Особенности одонтогенного гайморита (синусита)
Одонтогенный гайморит – это воспалительное заболевание слизистой верхнечелюстной пазухи, причиной которого является инфекция от верхних жевательных зубов. У детей данное заболевание встречается крайне редко, так как молочные зубы не контактируют с пазухой.
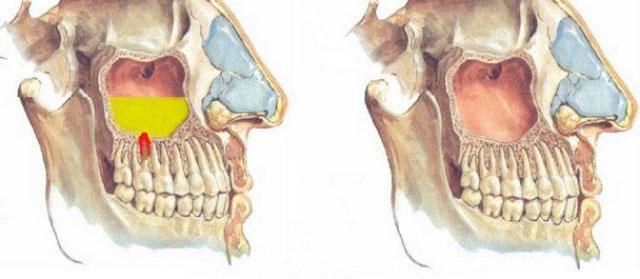
Развитие патологии обусловлено анатомическими особенностями строения гайморовой пазухи, которая прилежит к корням верхних задних зубов. Наиболее часто инфицированные вторые премоляры и первые моляры являются причиной одонтогенного синусита, однако и первые премоляры, вторые и третьи моляры и даже клыки могут привести к развитию данного заболевания.
Причинные факторы
Именно микроорганизмы являются основной причиной воспалительного процесса в пазухе. Одонтогенному гаймориту всегда предшествуют другие одонтогенные острые и хронические заболевания, например:
- Апикальный периодонтит.
- Периостит или остеомиелит челюсти.
- Нагноение корневой кисты.
Причиной синусита также могут быть:
- Травматичное удаление зуба.
- Перфорация дна верхнечелюстной пазухи.
- Проталкивание в нее фрагментов зуба или кости.
- Последствия эндодонтического лечения верхних жевательных зубов (выведение пломбировочного материала в пазуху).
- Операции, совершаемые в костной ткани (например, резекция верхушки корня).
Клиника и диагностика
Клиническая картина заболевания зависит от стадии воспалительного процесса – острой или хронической.
Острая фаза
В большинстве случаев нарушено общее состояние больного – высокая температура тела, головная боль, слабость и недомогание, потеря аппетита.
Пациенты жалуются на заложенность носа и постоянные выделения с одной стороны, затрудненное дыхание, чувство тяжести и распирания в верхней челюсти, различной интенсивности боли, которые отдают в лобную, височную и затылочную область. Нередко у больного снижено обоняние. Также пациент отмечает болевые ощущения в причинном зубе верхней челюсти, которые усиливаются при жевании.
Отек мягких тканей щеки наблюдается далеко не у всех пациентов. На воспалительный процесс могут реагировать лимфоузлы – развивается подчелюстной лимфаденит.
При осмотре ротовой полости удается обнаружить причинный зуб, который может быть разрушенным или под пломбой/коронкой. Перкуссия зуба болезненна, отмечается отек и покраснение слизистой оболочки в области его верхушки. Нередко обнаруживаются признаки периостита, остеомиелита, обострения радикулярной кисты.
В полости носа также определяется воспаление слизистой, средний носовой ход может быть заполнен гнойным отделяемым. При постукивании по передней стенке пазухи пациент отмечает болезненность.
Для постановки диагноза «синусит» проводят рентгенографию пазух. На снимках видно затемнение пазух, его интенсивность различна. Для подтверждения диагноза «одонтогенный гайморит» необходимо найти источник одонтогенной инфекции, то есть причинный зуб. Проводят рентгенологическое исследование верхних жевательных зубов, при котором определяются признаки апикального периодонтита причинного зуба.
Однако диагноз можно считать подтвержденным только при совокупности клинических и рентгенологических признаков.
Хроническая фаза
Хроническая форма одонтогенного синусита может наблюдаться после перенесенного острого, однако чаще данный процесс развивается как первично-хронический.
Иногда из анамнеза удается установить, что раньше наблюдались признаки острого воспаления пазухи.
Данная стадия заболевания нередко протекает бессимптомно, как со стороны носовой полости, так и со стороны причинных зубов. Общее состояние не нарушено.
Некоторых пациентов беспокоят периодические выделения из одной половины носа, головные боли, чувство тяжести в верхней челюсти.
В полости рта обнаруживается зуб под коронкой или пломбой, он может быть разрушенным. Постукивание по нему не всегда болезненно, острые воспалительные явления со стороны слизистой оболочки преддверия также могут отсутствовать.
Хронический процесс может обостряться вследствие скопления большого количества экссудата в пазухе или затруднении его оттока. В таком случае усиливаются боли (в том числе головные), может наблюдаться иррадиация по ходу ветвей тройничного нерва.
Диагноз ставится на основании клинических и рентгенологических симптомов, данных анамнеза. Лучше всего провести компьютерную томографию, на которой будет видна степень пневматизации пазух, рентгенологические изменения на верхушках причинных зубов, соотношение их корней с пазухой.
Дифдиагностика
В первую очередь необходимо определить причину развития синусита, от чего будет зависеть и тактика лечения. Гайморит может быть одонтогенным (инфекция от зуба) или риногенным (инфекция из полости носа), необходимо их дифференцировать.
- Так при одонтогенном синусите воспаление пазухи одностороннее (все симптомы – боли, чувство распирания и тяжести, выделения из носа – все это наблюдается с одной стороны).
- При одонтогенном процессе всегда есть причинный зуб с явлениями апикального периодонтита. Если все зубы здоровы (клинически и рентгенологически), нужно больше склоняться к риногенному синуситу.
- Наличие перфорации дна верхнечелюстной пазухи и сообщение с полостью рта (после удаления зуба) являются характерными признаками одонтогенного воспаления.
- Риногенный гайморит, как привило, охватывает все стенки пазухи, в то время как воспалительный процесс от зуба приводит к изолированному поражению (нижней, передний или наружной стенки).
Лечение
Самый важный момент лечения одонтогенного гайморита – удаление источника инфекции (причинного зуба).
При остром процессе усилия врачей (стоматологов и ЛОРов) направлены на купирование воспалительных явлений, для чего создается отток гнойного экссудата (через лунку удаленного зуба, и дополнительно через прокол пазухи) и проводится обработка синуса антисептиками и антибиотиками.
Пациенту назначается курс противомикробной терапии, сосудосуживающие капли в нос. Особое внимание уделяют заживлению лунки удаленного зуба, однако, несмотря на усилия врачей в некоторых случаях на слизистой оболочке образуются свищи, идущие от гайморовой пазухи в полость рта. Это не является врачебной ошибкой, это особенности заживления лунок зубов, являющихся причиной гнойного гайморита.
В стадии стихания воспалительной реакции пациента направляют на физиолечение (электрофорез с калия йодидом, СВЧ- и УВЧ-терапия).
Объем врачебных манипуляций при лечении хронического гайморита одонтогенного характера определяется длительностью заболевания, распространенностью патологического процесса в пазухе.
Так, недавний хронический процесс можно устранить лишь одним удалением причинного зуба и пункцией пазухи с промыванием лекарственными препаратами.
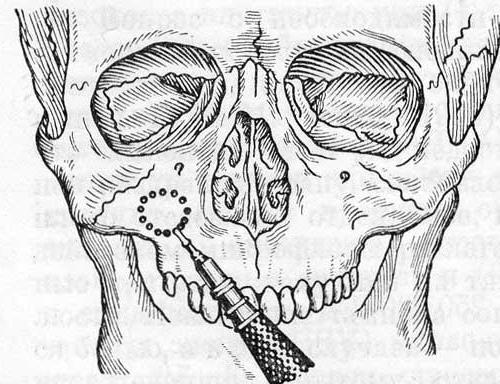
При образовании патологических очагов (полипов) требуется операция на гайморовой пазухе – гайморотомия. Объем хирургического вмешательства определяется размерами патологически разросшихся тканей в пазухе: при ограниченном процессе проводят щадящую гайморотомию, при значительном поражении пазухи – радикальную операцию (по Колдуэллу-Люку).
Советуем прочитать: Способы лечения острой и хронической формы одонтогенного остеомиелита